Нарушение компактизации миокарда является наследуемым заболеванием, и отнесено к группе неклассифицируемых кардиомиопатий.
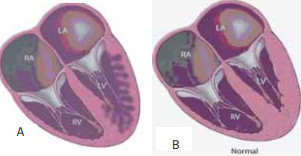
Изолированный некомпактный миокард желудочков (ИНМЖ) является редкой кардиомиопатией, возникающий в результате генетического ареста нормального процесса компактизации миокарда в эмбриогенезе. Характерно наличие выраженных множественных мышечных трабекул желудочков и глубоких межтрабекулярных «карманов», сообщающихся с полостью левого желудочка, которые образуют нерегулярность эндокардиальной поверхности желудочков. Причем некомпактный миокард всегда касается левого желудочка, и только в редких случаях заинтересован правый (рис.1).
Рис.1. А — изолированный некомпактный миокард левого желудочка. Видно низкое отношение толщины компактного слоя миокарда к толщине всего миокарда. В — нормальный миокард.
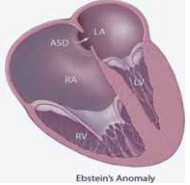
Интересным фактом является, по мнению некоторых авторов, отсутствие других врожденных заболеваний сердца при данной аномалии развития (Loizos et al., 2003), однако существуют данные о сочетании ИНМЖ с аномалией Эбштэйна (Attenhofer Jost CH et al., 2004) (рис. 2).
Рис. 2. Картина аномалии Эбштэйна: низкое расположение трикуспидально- го клапана в правом предсердии и не- доразвитие заслонок + увеличенные правые камеры сердца + дефект межпредсердной перегородки (в 50% случаев) + нерегулярный ритм (час- то — фибрилляция предсердий).
Этиология ИНМЖ — генетически детерминированная задержка эндомиокардиального эмбриогенеза на этапе превращения неоформленной сети мышечных волокон в более плотный и организованный (компактный) миокард.
В литературе за последние 15 лет описаны 46 случая изолированного некомпактного миокарда желудочков. Частота выявления у взрослых: 17 на 37555 ЭХО КГ за 10 лет (Ritter M. et al.,1997); у детей 8 случаев за 5 лет (Chin N. et al.,1990), семейные случаи: от 11% (взрослые) до 50% пациентов (дети).
Патоморфологические изменения представлены: избыточно развитыми трабекулами ЛЖ и в области верхушки ПЖ, утолщением эндокарда, фиброзом миокарда трабекул и папиллярных мышц ЛЖ, дилатацией и гипе- ртрофией ЛЖ.
Клинически ИНМЖ проявляется: одышкой (53% случаев), слабостью, головокружением, обмороками (21%), преходящим загрудинным дискомфортом (боли). Симптомы сердечной недостаточности встречаются у 53-65% пациентов.
При инструментальных исследованиях у 75-80% пациентов выявляются некоторые варианты аритмий: — желудочковая тахикардия (38-47%) — мерцательная аритмия (до 29% взрослых), а также блокады ножек пучка Гиса (до 65% взрослых), изменения сегмента ST-T (18%).
При рентгенографии грудной клетки у 86% больных определяется кардиомегалия, и возможна визуализация некомпактного миокарда на КТ с контрастированием.
Эхокардиография — метод выбора для диагностики данного заболевания. Критерии диагностики ИНМЖ при ЭХО-КГ определены, однако имеют качественный характер и достаточно субъективны:
- Множественные гипертрофированные трабекулы и глубокие межтрабекулярные «карманы» в ЛЖ (в ЛЖ и ПЖ у 41%).
- Непосредственная перфузия межтрабекулярных пространств кровью из полости желудочка (2D-режим).
- Низкое отношение толщины компактного слоя миокарда (К) к толщине всего миокарда (М).
- Расположение зоны «некомпактного» миокарда преимущественно в области верхушки и нижней стенки ЛЖ.
Дополнительно об ИНМЖ могут свидетельствовать: снижение сократимости ЛЖ (82%); дилатация ЛЖ (ЛЖ и ЛП); тромбы в ЛЖ (рис. 3).
Рис. 3. Тромбы в межтрабекулярных простран- ствах некомпактного миокарда левого желудочка.
Заболевание часто сопровождается тромбозами и эмболиями, снижением функции желудочков, сердечной недостаточностью и аритмиями. Первые симптомы возникают во взрослом возрасте. В перспективе ведения у пациентов с ИНМЖ возможна трансплантация сердца (12% случаев). Смертность от ИНМЖ составляет у детей — 38% (за 5 лет наблюдения), взрослые — 47% (за 6 лет наблюдения).
В связи с данным заболеванием остаются открытыми несколько вопросов:
Каков этиологический фактор ИНМЖ?
Не ясна динамика ИНМЖ в послеутробный период.
Какова главная причина развития сердечной недостаточности?
Почему различны клинические проявления ИНМЖ и каковы критерии развития той или иной клинической картины?
Мы представляем три случая некомпактного миокарда с выявленными при эхокардиографии патогномоничными признаками данного заболевания.
Случай первый
Мужчина, 40 лет, обратился в международную клинику «MEDEM» с жалобами на эпизоды тошноты и сильной распирающей головной боли, возникающие без видимой причины и длящиеся 3-4 часа. Обращение было связано с кризовым повышением АД.
При опросе выяснилось, что появились эти симптомы около года назад и сопровождались повышением АД до 140/90, слабостью, утомляемостью и дискомфортом. Пациент наблюдался в клинике в течение года по поводу артериальной гипертензии и нефропатии не уточненного генеза, проявляющейся незначительной гематурией и сопровождавшейся аномалией развития почек. В течение полугода пациент не принимал гипотензивных препаратов. АД на момент осмотра составляло 145/110 мм.рт.ст. При дополнительном расспросе не отмечал болей в области сердца или одышки при нагрузках.
Объективный статус пациента не имел особенностей.
Результаты рентгенологического исследования органов грудной полости и краниографии не имели отклонений от нормы. При ультразвуковом исследовании органов брюшной полости выявлены признаки хронического пиелонефрита и мелкие одиночные кисты обеих почек.
Основные результаты рутинной лабораторной диагностики и анализ сердечных ферментов были в норме. Определялось однократное повышение уровня глюкозы до 7,67 ммоль/л (отец пациента болен СД).
Электрокардиограмма пациента не выявила ишемических изменений сегмента ST или других отклонений от нормы.
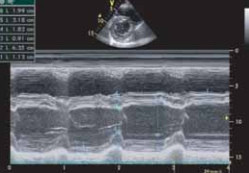
При холтеровском мониторировании ЭКГ зарегистрированы случаи аритмии — до 3600 эпизодов суправентрикулярных (рис. 4) и до 300 желудочковых экстрасистол (рис. 5). По полученным данным суточного мониторирования зарегистрирован значительный прирост аритмогенеза, по сравнению с предыдущими данными от 2004 года.
Рис. 4. Холтеровское мониторирование ЭКГ. Суправентрикулярные экстрасистолы.
Рис. 5. Холтеровское мониторирование ЭКГ. Желудочковые экстрасистолы.
По данным суточного мониторирования АД — признаки умеренной среднесуточной гипертензии (в сравнении с мониторингом АД от 2004 года — отрицательная динамика).
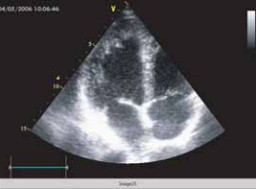
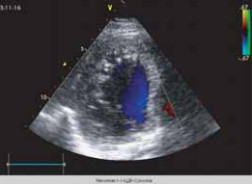
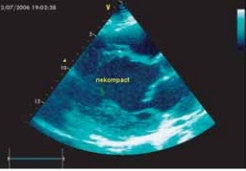
По результатам эхокардиографии определялась тенденция к расширению полости левого желудочка, снижению его сократимости, полость правого желудочка была нормальной. Фракция выброса была достаточной (EF: 63,5%). Диастолической дисфункции не наблюдалось. Миокард не был гипертрофиро- ван. Все клапаны сердца не изменены, сопутствующих аномалий развития найдено не было. Стенка левого желудочка имела негомогенную структуру, с множественными мышечными трабекулами в верхушке ЛЖ, с глубокими «карманами», проникающими в миокард (рис. 6). С эпикардиальной стороны определялся компактный миокард, с другой — эндокардиальный губчатый слой, значительно превосходящий первый по ширине.
Рис. 6. Нерегулярная структура стенки левого желудочка: утолщенный некомпактный эндокардиальный слой с повышенной трабекулярностью.
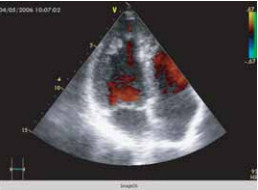
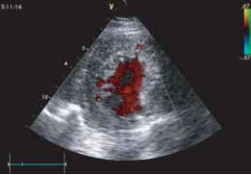
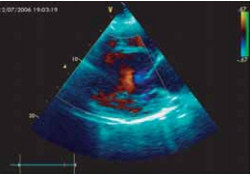
Цветовое допплеровское картирование кровотока демонстрировало сообщение интратрабекулярных пространств с полостью ле-вого желудочка (рис. 7).
Рис. 7. Цветовая визуализация потока крови между трабекулами стенки левого желудочка.
Данные о повышенной трабекулярности верхушки ЛЖ решено трактовать как признаки некомпактного миокарда.
Таким образом, по результатам обследования пациента верифицирован следующий диагноз: некомпактный миокард верхушки ЛЖ. Синдром соединительнотканной дисплазии: дополнительные ложные хорды ЛЖ, повышенная трабекулярность верхушки ЛЖ. Гипертоническая болезнь 1 стадии, Артериальная гипертензия смешанной этиологии (эссенциальная и ренопаренхиматозная), 1 степени, риск ССО 3. Гипертонический криз от 30.04.2006 купирован. Доброкачественная нефропатия. Микрогематурия. Хронический тубулоинтерстициальный нефрит, вне обострения. Киста правой почки. Аномалия развития в виде частичного удвоения ЧЛС правой почки. Нарушение толерантности к углеводам (?), стресс-индуцированная транзиторная гиепргликемия (?)
В результате проведенного лечения АД 130/80 наступило улучшение состояния пациента. Пациент был выписан в удовлетворительном состоянии с назначением метаболической поддержки миокарда.
Случай второй
Пациент С., 40 лет, обратился для обследования в Международную клинику «MEDEM» 04.04.2006. Активных жалоб не предъявлял. При расспросе указал, что в течение 1,5 месяцев беспокоит сухой кашель, иногда откашливается светлая мокрота в небольшом количестве. Ночные эпизоды кашля, приступы удушья отрицал. Отмечал хорошую толерантность к физическим нагрузкам. Около 3-х лет назад у пациента впервые была выявлена гиперхолестеринемия, по поводу чего сразу был назначен аторвастатин. При исследовании липидограммы в 2005г. при нормальном уровне общего холестерина небольшое повышение триглицеридов. ИМТ=27.8 кг/м2 ; увеличение окружности талии до 100 см. Из анамнеза жизни известно, что в семье пациента мать страдает эндокринным заболеванием.
Общий осмотр пациента не имел особен- ностей. АД составило 140/80 мм рт.
ст.
Основные результаты рутинной лабораторной диагностики и анализ сердечных ферментов были в норме.
На ЭКГ зарегистрирован синусовый ритм с частотой сокращений 41 в 1 минуту (бради- кардия), на вдохе регистрировалась одиночная предсердная экстрасистола, отклонение электрической оси сердца влево, блокада передне-верхней ветви левой ножки пучка Гиса.
При рентгенологическом исследовании — органы грудной клетки в пределах нормы.
Ультразвуковое исследование органов брюшной полости не выявило признаков патологических изменений печени, желчевыводящей системы, селезенки.
Складывалось впечатление о наличии у пациента метаболического синдрома (дислипидемия с преимущественным повышением триглицеридов, абдоминальный тип отложения жировой ткани, тенденция к артериальной гипертензии).
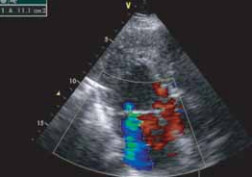
При эхокардиографии определялась умеренная гипертрофия левого желудочка, умеренное расширение полости левого желудочка и левого предсердия, митральная регургитация 3-4 степени (рис.11). Полость правого желудочка не была изменена. Фракция выброса была в норме (60%). Диастолической дисфункции ЛЖ не наблюдалось. Клапаны сердца не изменены, и не было найдено сопутствующих аномалий развития. В то же время визуализировались множественные дополнительные трабекулы и хорды преимущественно по задней стенке левого желудочка (рис. 8), в допплеровском режиме был виден межтрабекулярный кровоток (рис.9, 10), без тромбообразования и без нарушений локальной сократимости. На трансторакальном аксиальном срезе стенка левого желудочка была значимо утолщена и имела два слоя в своей структуре. С эпикардиальной стороны определялся компактный миокард, с другой — эндокардиальный губчатый слой, значитель- но превосходящий первый по ширине (рис. 12). Эти находки, как нам представилось, бы- ли патогномоничны для ИНМЖ.
Рис. 8. Нерегулярная структура стенки левого желудочка: утолщенный некомпактный эндокардиальный слой с повышенной трабекулярностью.
Рис. 9. Цветовая визуализация потока крови между трабекулами стенки левого желудочка.
Рис. 10. Цветовая визуализация потока крови между трабекулами стенки левого желудочка.
Рис. 11. Цветовая визуализация площади потока митральной регургитации.
Рис. 12. Тонкий компактный эпикардиальный слой и незначительно утолщенный эндокардиальный слой стенки левого желудочка.
По результатам обследования у пациента диагностирован некомпактный миокард задней стенки левого желудочка. Пациенту была назначена медикаментозная терапия для метаболической поддержки миокарда.
Случай третий
Пациентка А., 26 лет, обратилась с жалобами на резко выраженную инспираторную одышку в покое, учащенное сердцебиение, сухой непродуктивный кашель, преимущественно в ночное время, колющие боли в области верхушки сердца, резкую слабость, эпизоды головокружения, эпизоды жгучих болей в сердце на фоне выполнения физической нагрузки. При опросе выяснилось, что она считает себя больной с октября 2002 года, когда на фоне простудного заболевания ей была выполнена прививка против дифтерии. Через несколько дней после данного события появилась одышка в ночное время, слабость, резко снизилась трудоспособность и переносимость физических нагрузок. Пациентка имела несколько госпитализаций: Городская больница № 23 с 9 по 27 декабря 2002 года; Александровская больница с 5 по 20 февраля 2003; МСЧ №144 с 25 февраля по 28 марта 2003; НИИ кардиологии с 21 апреля по 21 мая 2003.
При обследовании результаты рутинной лабораторной диагностики и анализ сердечных ферментов были в норме.
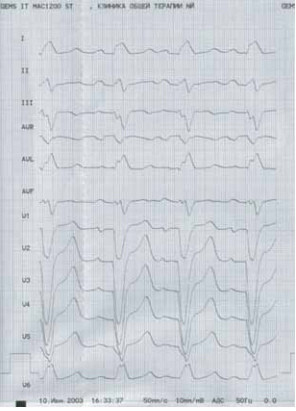
При анализе данных ЭКГ пациентки определялся синусовый ритм с частотой сокращений 85 в мин. ЭОС резко отклонена влево. Полная блокада левой ножки пучка Гиса. Рубцовые изменения в V2 — V5 (рис. 13).
Рис. 13. ЭКГ пациентки А. Резкое отклонение ЭОС влево. Полная блокада левой ножки пучка Гиса. Рубцовые измене- ния в V2 — V5.
Суточное мониторирование ЭКГ показало следующие изменения: весь период мониторирования — синусовый ритм с полной блокадой ЛНПГ, снижение ЧСС ночью недостаточное. Эктопическая активность предсердий в пределах допустимой для данного возраста. При динамическом наблюдении пациентки определено, что эктопическая активность желудочков колебалась от незначительной до высокой (на уровне IV-b клас- са по Lown).
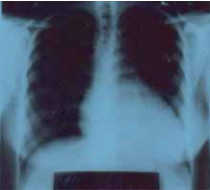
На рентгенограмме органов грудной полости наблюдалась кардиомегалия, преимущественно за счет левого желудочка (рис. 14).
Рис. 14. Рентгенограмма органов грудной полости пациентки А. Выраженное расширение ЛЖ. Корни легких расширены, левое легкое поджато за счет увеличенного сердца — влево и вверх.
При перфузионной сцинтиграфии легких отмечается равномерное распределение радиофармпрепарата по всем легочным полям — перфузионных нарушений не выявлено. При коронароангиографии патологии выявлено не было. По результатам рентгеноконтрастной спиральной компьютерной томографии оказалось, что полости сердца контрастировались неравномерно.
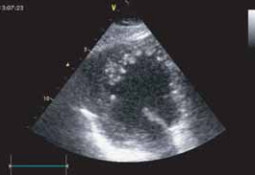
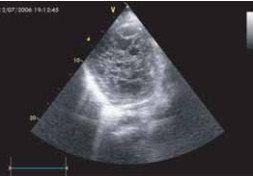
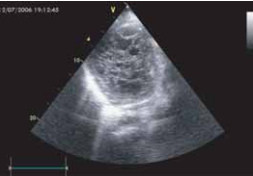
При эхокардиографии пациентки опре-делялось увеличение полостей правого и левого желудочков. Фракция выброса ЛЖ была значительно снижена (20%). Все клапаны сердца были нормальными, не найдено сопутствующих аномалий развития. По задней стенке и в области верхушки в полости ЛЖ визуализировалась губчатая структура (рис. 15), увеличение общей толщины миокарда и некомпактного слоя по задней стенке ЛЖ; нерегулярная полостная структура с множественными мышечными трабекулами в верхушке левого желудочка (рис. 16, 17) с глубокими «карманами», проникающими в миокард. Описанные изменения касались преимущественно нижней и латеральной стенок левого желудочка. Цветовое допплеровское картирование кровотока продемонстрировало сообщение интратрабекулярных пространств с полостью левого желудочка (рис. 18). При динамическом наблюдении у пациентки не- однократно выявлялись тромбы верхушки ЛЖ, локализованные в межтрабекулярных карманах.
Рис. 15. Губчатая структура верхушки левого желудочка.
Рис. 16. Нерегулярная структура стенки левого желудочка: утолщенный некомпактный эндокарди- альный слой с повышенной трабекулярностью.
Рис. 17. Нерегулярная структура стенки левого желудочка: утолщенный некомпактный эндокардиальный слой с повышенной трабекулярностью.
Рис. 18. Цветовая визуализация потока крови между трабекулами стенки левого желудочка.
Найденные изменения были расценены как признаки, характерные для ИНМЖ.
Обсуждение:
Таким образом, нами продемонстрированы три различных случая клинического течения некомпактного миокарда ЛЖ. Первый случай характеризуется преимущественно поздними аритмогенными проявлениями при наличии множественной сопутствующей патологии как имеющей вероятные корреляции с ИНМЖ (синдром соединительнотканной дисплазии сердца, аномалия развития почки), так и не имеющей ассоциации с указанным заболеванием (артериальная гипертензия). Второй случай характеризовался тенденцией к структурному и функциональному ремоделированию ЛЖ с начальными проявлениями ХСН, ассоциированными с неполным метаболическим синдромом. И только в третьем случае отмечена развернутая клиническая картина возможных проявлений ИНМЖ: сердечной недостаточности, аритмогенеза, склонности к тромбообразованию. Необходимо отметить что развернутые клинические проявления были, вероятно, спровоцированы развитием инфекционного миокардита.
В связи с вышеизложенным возникают закономерные вопросы о генезе клинических проявлений того или иного плана при ИНМЖ. Обратившись к биологическим и патофизиологическим данным, можно понять, каким образом развиваются структурно-функциональные расстройства при описываемой патологии.
Из литературных источников известно, что развитие ИНМЖ происходит в раннем эмбриональном периоде еще до развития коронарной циркуляции, когда сердце состоит из губчатой соединительнотканной сети и вплетен- ных мышечных волокон. Эти волокна формируют трабекулы и глубокие карманы, сообщающиеся с полостью левого желудочка. Кровь поступает в миокард через интертрабекулярные пространства, что имеет сходство с кровоснабжением немлекопитающих позвоночных, рептилий, например. При нормальном развитии на 5 или 6 неделе внутриутробной жизни губчатая структура миокарда желудочков трансформируется в компактный миокард. Интратрабекулярные пространства превращаются в капилляры с параллельным развитием коронарной циркуляции. Процесс уплотнения структур идет в направлении от эпикарда к эндокарду и от базальных сегментов желудочков к верхушке. ИНМЖ развивается в результате ареста механизма компактизации. Левый желудочек всегда вовлечен в процесс некомпактизации, бивентрикулярные изменения встречаются менее чем в 50% всех случаев ИНМЖ. Иногда ИНМЖ бывает ассоциирован с некоторыми нейромышечными дистрофиями (например, Бекера), митохондриальной миопатией и полинейропатией. Несмотря на то, что ИНМЖ является наследственным заболеванием, появление первых симптомов может произойти в любом возрасте.
По данным многих авторов, клиническая манифестация ИНМЖ может включать: снижение систолической функции некомпактного желудочка, вплоть до внезапной сердечной смерти; аритмии и нарушения проведения импульсов, включая предсердную и желудочковую фибрилляцию, атриовентрикулярную или пучковые блокады, и синдром Вольфа-Паркинсона-Уайта;) кардиоэмболические осложнения, возникающие в результате фибрилляции предсердий или тромбообразования в глубоких пространствах стенки некомпактного желудочка.
Несмотря на столь стройное изложение симптоматики ИНМЖ, разнообразие клинической картины варьирует от полного отсутствия проявлений заболевания до внезапной сердечной смерти, требующей трансплантации сердца.
Некомпактный миокард желудочков — действительно редкое наследственное заболевание, но диагностика его не представляет большой сложности для осведомленных специалистов. Метод выбора для диагностики — эхокардиография. Диагноз основывается на сочетании следующих эхокардиографичес- ких находок: 1) двуслойная структура стенки сердца, состоящей из тонкого компактного слоя эпикарда и толстого некомпактного слоя эндокарда с трабекулами и «карманами»; 2) сообщение пространства межтрабекулярных «карманов» с полостью левого желудочка, которое заполненяется кровью левого желудочка, определяемое с помощью эффекта Допплера; 3) низкое отношение толщины компактного слоя миокарда к толщине всего миокарда; 4) расположение зоны некомпактного миокарда преимущественно в области верхушки и нижней стенки левого желудочка. В то же время мы хотим акцентировать внимание на следующем противоречивом факте: поскольку критерии отнесения необычного строения миокарда к некомпактному качественны, остается неясным, как дифференцировать данное состояние с так называемой «повышенной трабекулярностью» верхушки ЛЖ Кроме того, на основании личного опыта визуализации при эхо-кардиографии представляется вероятной некая ассоциация ИНМЖ с синдромом соединительнотканной дисплазии сердца.
У наших пациентов был диагностирован ИНМЖ на основании анализа прежде всего эхокардиографической картины. Интересен тот факт, что изначально различные первые проявления визуализации заболевания привели к одному диагнозу. У пациента Л. начальные проявления развились в виде аритмии и периодического повышения давления, тогда как у пациентки А. заболевание манифестировало при миокардите. У пациента С. не было активных жалоб, и ИНМЖ был диагностирован при профилактическом обследовании. Диагноз ИНМЖ у всех пациентов был окончательно установлен после эхокардиографии с цветовой допплеровской визуализацией кровотока в интертрабекулярных пространствах некомпактного желудочка. Поскольку возможно семейное наследование данного заболевания, рекомендуется эхокардиографический скрининг прямых родственников пациентов с ИНМЖ для раннего выявления асимптоматических форм этой болезни, которые могут иметь риск развития осложнений. В данной связи интересен тот факт, что отец пациентки А. также имеет некомпактный миокард ЛЖ, однако у него не отмечено никакой клинической манифестации заболевания.
В заключение считаем необходимым акцентировать внимание на необходимости тщательного анализа всех случаев сердечной недостаточности, нарушений сердечного ритма, кардиоэмболий, синкоп на предмет исключения редких неклассифицируемых кардиопатий.
Литература:
1. Loizos C. Antoniades, Ira A. Moustra, Costas A. Zambartas. Izolated ventricular noncompaction. //Hellenic J Cardiol 44, 286-290, 2003.
2. Giovanni Corrado, Mauro Santarone, Emilio Miglierina, Sandro Beretta, Tiziano Frattini, Giorigo Tadeo, Giovanni Foglia Manzillo, Luca M. Tagliagambe. Izolated noncompaction of the ventricular myocardium. A studi in an adult male and literatural review // Ital Heart J 2000; 1 (5) 372-375.
3. Attenhofer Jost CH, Connolly HM, Warnes CA, O'leary P, Tajik AJ, Pellikka PA, Seward JB. Noncompacted myocardium in Ebstein's anomaly: initial description in three patients. Division of Cardiovascular Diseases and Internal Medicine, Mayo Clinic and Mayo Foundation, Rochester, MN 55905, USA. \\ J Am Soc Echocardiogr. 2004, Jun; 17(6):, 677-80.
Источник: Обрезан А.Г., Воеводина А.А. Изолированный некомпактный миокард левого желудочка: вариабельность клинического течения (три клинических случая) // Журнал "Медицина XXI век № 3 {4} 2006", с. 68-74